مقدمه: بیماری کلیوی به این معنی است که کلیه های شما به درستی کار نمی کنند و شروع به از دست دادن عملکرد خود می کنند. بیماری مزمن کلیه (CKD) با گذشت زمان بدتر می شود. فشار خون بالا و دیابت دو علت شایع CKD هستند. هیچ درمانی برای CKD وجود ندارد، اما می توانید اقداماتی را برای حفظ عملکرد تا زمانی که ممکن است انجام دهید. بیماری کلیه در مراحل پایانی نیاز به دیالیز یا پیوند کلیه دارد. در این محتوا به بررسی کامل بیماری کلیه می پردازیم.
بیماری کلیوی چیست؟
کلیه های شما دو اندام لوبیایی شکل هستند که به عنوان سیستم تصفیه مواد زائد بدن شما عمل می کنند. آنها 12 بار در ساعت خون شما را فیلتر می کنند. آب اضافی و مواد شیمیایی ناخواسته یا مواد زائد در خون به عنوان ادرار دفع می شوند. بیماری کلیه زمانی است که کلیه های شما به نوعی آسیب می بینند و خون شما را به طور موثر فیلتر نمی کنند.
بیماری مزمن کلیه چیست؟
بیماری مزمن کلیه (CKD) به این معنی است که به کلیه های شما آسیب وارد شده است و آنها آنطور که باید کار نمی کنند. کلیه های شما مانند فیلتری در بدن شما هستند – مواد زائد، سموم و آب اضافی را از خون شما فیلتر می کنند. آنها همچنین به سایر عملکردها مانند سلامت استخوان و گلبول های قرمز کمک می کنند. وقتی کلیههای شما شروع به از دست دادن عملکرد خود میکنند، نمیتوانند مواد زائد را فیلتر کنند، به این معنی که مواد زائد در خون شما جمع میشوند.
بیماری کلیوی “CHRONIC” نامیده می شود زیرا عملکرد کلیه به آرامی در طول زمان کاهش می یابد. CKD می تواند منجر به نارسایی کلیه شود که به آن بیماری کلیه مرحله نهایی نیز می گویند. همه افراد مبتلا به CKD به نارسایی کلیه مبتلا نمی شوند، اما این بیماری اغلب بدون درمان بدتر می شود. هیچ درمانی برای بیماری مزمن کلیه وجود ندارد. اما اقداماتی وجود دارد که می توانید برای کاهش آسیب کلیه انجام دهید. درمان هایی مانند دیالیز و پیوند گزینه هایی برای نارسایی کلیه (مرحله نهایی بیماری کلیه) هستند.
علائم بیماری کلیوی
بیماری کلیوی را “بیماری خاموش” می نامند زیرا اغلب علائم کمی وجود دارد یا اصلاً وجود ندارد. در واقع، شما می توانید تا 90 درصد از عملکرد کلیه های خود را قبل از اینکه علائمی را تجربه کنید، از دست بدهید. برخی از علائم و نشانه ها عبارتند از:
- تغییر در دفعات و مقدار ادرار به خصوص در شب (معمولاً در ابتدا افزایش می یابد)
- خون در ادرار شما (هماچوری)
- تغییر در ظاهر ادرار یا ادرار کف آلود مداوم
- پف کردن اطراف پاها و مچ پا
- درد در پشت شما (زیر دنده های تحتانی، جایی که کلیه ها قرار دارند)
- درد یا سوزش هنگام دفع ادرار
- فشار خون بالا.
مطالعه بیشتر: آزمایش فشار خون
اگر کلیه های شما شروع به از کار افتادن کنند، مواد زائد و مایعات اضافی در خون شما جمع می شود. این و سایر مشکلات به تدریج منجر به موارد زیر می شود:
- خستگی و ناتوانی در تمرکز
- به طور کلی احساس ناخوشی
- از دست دادن اشتها
- تهوع و استفراغ
- تنگی نفس
- خارش
- بوی بد دهان و طعم فلزی در دهان.
5 مرحله بیماری مزمن کلیه چیست؟
پنج مرحله بیماری مزمن کلیه وجود دارد. این مراحل بر اساس میزان توانایی کلیه های شما برای فیلتر کردن ضایعات خون است. آزمایش خون و ادرار تعیین می کند که در کدام مرحله از CKD هستید. در رابطه با آزمایش خون و آزمایش کلیه بیشتر بخوانید.
این مراحل از بسیار خفیف (مرحله 1) تا نارسایی کلیه (مرحله 5) متغیر است. ارائه دهندگان مراقبت های بهداشتی مرحله عملکرد کلیه شما را با توجه به میزان فیلتراسیون گلومرولی (GFR) تعیین می کنند. GFR شما عددی است بر اساس میزان کراتینین، یک محصول زائد موجود در خون شما.
در رابطه با آزمایش کراتینین بیشتر بخوانید.
| مرحله | GFR (mL/min) | تفسیر نتیجه |
|---|---|---|
| مرحله 1 | 90 یا بیشتر | کلیه های شما به خوبی کار می کنند اما علائم آسیب خفیف کلیه را دارید. |
| مرحله 2 | 60 الی 89 | کلیه های شما به خوبی کار می کنند اما علائم آسیب خفیف کلیوی بیشتر است. |
| مرحله 3a | 45 الی 59 | کلیه های شما آنطور که باید کار نمی کنند و آسیب خفیف تا متوسط را نشان می دهند. این رایج ترین مرحله است. ممکن است در این مرحله متوجه علائم شوید. |
| مرحله 3b | 30 الی 44 | کلیه های شما آسیب متوسطی را نشان می دهند و آنطور که باید کار نمی کنند. با درمان مناسب، بسیاری از افراد می توانند در این مرحله بمانند و هرگز به مرحله 4 نرسند. |
| مرحله 4 | 15 الی 29 | عملکرد کلیه شما بسیار ضعیف است. کلیه های شما به شدت آسیب دیده اند و تقریباً کار نمی کنند. |
| مرحله 5 | کمتر از 15 | کلیه های شما بسیار نزدیک به نارسایی هستند یا از کار افتاده اند. ممکن است در این مرحله نیاز به دیالیز کلیه یا پیوند کلیه داشته باشید. |
علل شایع بیماری کلیوی چیست؟
بیماری های کلیوی زمانی اتفاق می افتد که کلیه های شما آسیب دیده و نتوانند خون شما را فیلتر کنند. در بیماری مزمن کلیه، آسیب در طی چندین سال اتفاق می افتد.
فشار خون بالا (فشار خون بالا) و دیابت دو عامل شایع بیماری مزمن کلیه هستند. سایر علل و شرایطی که بر عملکرد کلیه تأثیر می گذارد و می تواند باعث بیماری مزمن کلیه شود عبارتند از:
- گلومرولونفریت. این نوع بیماری کلیوی شامل آسیب به گلومرول ها می شود که واحدهای فیلتر داخل کلیه شما هستند.
- بیماری کلیه پلیکیستیک. این یک اختلال ژنتیکی است که باعث میشود بسیاری از کیستهای پر از مایع در کلیههای شما رشد کنند و عملکرد کلیهها را کاهش دهند.
- نفروپاتی غشایی. این اختلالی است که در آن سیستم ایمنی بدن شما به غشاهای تصفیه کننده زباله در کلیه شما حمله می کند.
- انسداد مجاری ادراری ناشی از سنگ کلیه، بزرگ شدن پروستات یا سرطان.
- رفلاکس وزیکوورترال. این وضعیتی است که در آن ادرار کردن به سمت مجرای ادرار به سمت کلیه ها جریان می یابد.
- سندرم نفروتیک این مجموعه ای از علائم است که نشان دهنده آسیب کلیه است.
- عفونت مکرر کلیه (پیلونفریت).
- نفروپاتی مرتبط با دیابت این آسیب یا اختلال در یک یا چند عصب است که در اثر دیابت ایجاد می شود.
- لوپوس و سایر بیماری های سیستم ایمنی که باعث مشکلات کلیوی می شوند، از جمله پلی آرتریت ندوزا، سارکوئیدوز، سندرم Goodpasture و پورپورای Henoch-Schönlein.
در رابطه با آزمایش قند خون بیشتر بخوانید.
چه کسانی در معرض خطر بیماری مزمن کلیوی هستند؟
هر کسی ممکن است به بیماری مزمن کلیوی مبتلا شود. اگر:
- دیابت داشته باشند.
- فشار خون بالا دارند.
- بیماری قلبی داشته باشد.
- سابقه خانوادگی بیماری کلیوی داشته باشید.
- ساختار یا اندازه کلیه غیر طبیعی دارند.
- بالای 60 سال سن دارند.
سابقه طولانی مصرف مسکن های NSAID (داروهای ضد التهابی غیر استروئیدی) داشته باشید. این شامل محصولات بدون نسخه (OTC) و برخی مسکنهای تجویزی میشود.
عوارض بیماری مزمن کلیه چیست؟

برخی از عوارض بیماری مزمن کلیه عبارتند از:
- تعداد کم گلبول های قرمز خون (کم خونی).
- استخوان های ضعیف و شکننده.
- نقرس.
- اسیدوز متابولیک این یک عدم تعادل شیمیایی (اسید-باز) در خون شما است که به دلیل کاهش عملکرد کلیه ایجاد می شود.
- فشار خون بالا.
- بیماری قلبی و بیماری عروق خونی، از جمله افزایش خطر سکته مغزی و حمله قلبی.
- آسیب عصبی
- پتاسیم بالا (هیپرکالمی)، که بر توانایی قلب شما برای عملکرد صحیح تأثیر می گذارد.
- فسفر بالا (هیپر فسفاتمی).
- خطر بالای عفونت به دلیل ضعف سیستم ایمنی.
- تجمع مایعات که منجر به تورم در پاها، مچ پا و دستها میشود.
در رابطه با آزمایش کم خونی و آزمایش بیماری های قلبی بیشتر بخوانید.
نحوه تشخیص بیماری کلیوی
اگر مشکوک به بیماری کلیوی باشد، چند آزمایش عملکرد کلیه (که به عنوان بررسی سلامت کلیه نیز شناخته میشود) برای اندازهگیری میزان عملکرد کلیهها و کمک به برنامهریزی درمان خود انجام خواهید داد. این شامل:
- تست آلبومین (نوعی پروتئین) و/یا خون در ادرار شما.
- آزمایش خون برای تعیین سطح مواد زائد در خون و محاسبه میزان فیلتراسیون گلومرولی شما
- آزمایش فشار خون بیماری کلیوی باعث فشار خون بالا می شود که می تواند به رگ های خونی کوچک در کلیه ها آسیب برساند. فشار خون بالا همچنین می تواند باعث بیماری کلیوی شود.
- سونوگرافی یا اسکن توموگرافی کامپیوتری (سی تی اسکن) برای گرفتن عکس از کلیه ها و مجاری ادراری. این آزمایشها اندازه کلیههای شما را نشان میدهند، سنگهای کلیه یا تومورها را پیدا میکنند و هر گونه مشکلی را در ساختار کلیهها و مجاری ادراری شما پیدا میکنند.
همچنین ممکن است به یک متخصص کلیه (به نام نفرولوژیست) مراجعه کنید تا به مدیریت مراقبت شما کمک کند و تصمیم بگیرید که آیا بیوپسی کلیه نیاز است یا خیر. در طول بیوپسی کلیه، یک قطعه کوچک از بافت کلیه برداشته میشود و زیر میکروسکوپ بررسی میشود تا نوع بیماری کلیوی مشخص شود و بررسی شود که آیا کلیههای شما آسیب دیده است یا خیر.
آزمایش ادرار برای بیماری کلیه
کلیه های آسیب دیده یا ملتهب موادی مانند خون یا پروتئین را به ادرار نشت می کنند. آزمایش ترجیحی برای تشخیص پروتئین در ادرار، آزمایش نسبت آلبومین به کراتینین ادرار (ادرار ACR) است که میزان آلبومین (نوعی پروتئین) را در ادرار نشان می دهد.
در صورت ابتلا به دیابت یا فشار خون بالا، حداقل یک بار در سال و در صورت داشتن هر یک از عوامل خطر شناخته شده دیگر برای ابتلا به بیماری مزمن کلیوی، آزمایش ACR ادرار باید انجام شود.
آزمایش ACR ادرار با ارسال نمونه ای از ادرار شما به آزمایشگاه برای تجزیه و تحلیل انجام می شود.
آزمایش خون برای بیماری کلیوی
بهترین معیار برای سنجش عملکرد کلیه، میزان فیلتراسیون گلومرولی (GFR) است که میتوان آن را از طریق آزمایش خونی که خون را برای کراتینین (یک محصول زائد ساخته شده توسط بافت عضلانی) بررسی میکند، تخمین زد.
یک نتیجه طبیعی GFR بالاتر از 90 میلی لیتر در دقیقه / 1.73 متر مربع است. اگر حداقل به مدت سه ماه نتیجه به طور مداوم کمتر از 60 میلی لیتر در دقیقه / 1.73 متر مربع باشد، این تایید می کند که شما به بیماری مزمن کلیوی مبتلا هستید.
آزمایش خون می تواند سایر ناهنجاری های عملکرد کلیه را نشان دهد، مانند:
- سطوح بالای اسیدها (اسیدوز)
- کم خونی (گلبول های قرمز ناکافی یا هموگلوبین، پروتئین موجود در گلبول های قرمز که اکسیژن را حمل می کند)
- سطوح بالای پتاسیم (هیپرکالمی)
- سطوح پایین نمک (هیپوناترمی)
- تغییر در سطح کلسیم و فسفات.
آزمایشات تصویربرداری برای بیماری کلیوی
آزمایش هایی که تصاویر یا تصاویر مختلفی ایجاد می کنند ممکن است شامل موارد زیر باشد:
- اشعه ایکس – برای بررسی اندازه کلیه ها و جستجوی سنگ کلیه
- سیستوگرام – اشعه ایکس مثانه
- سیستورتروگرام دفع ادرار – جایی که مثانه قبل و بعد از ادرار عکسبرداری می شود
- اولتراسوند – امواج صوتی از کلیه ها “بازتاب” می شوند تا تصویری ایجاد کنند. ممکن است از سونوگرافی برای بررسی اندازه کلیه ها استفاده شود. سنگ کلیه و انسداد عروق خونی ممکن است در سونوگرافی قابل مشاهده باشد
- توموگرافی کامپیوتری (CT) – اشعه ایکس و فناوری رایانه دیجیتال برای ایجاد تصویری از دستگاه ادراری، از جمله کلیه ها استفاده می شود.
- تصویربرداری رزونانس مغناطیسی (MRI) – یک میدان مغناطیسی قوی و امواج رادیویی برای ایجاد یک تصویر سه بعدی از دستگاه ادراری، از جمله کلیه ها استفاده می شود.
- اسکن رادیونوکلئید
بیوپسی برای بیماری کلیه
بیوپسی به این معنی است که یک قطعه کوچک از بافت برای آزمایش در آزمایشگاه گرفته می شود. بیوپسی های مورد استفاده در بررسی بیماری کلیوی ممکن است شامل موارد زیر باشد:
- بیوپسی کلیه – پزشک یک سوزن مخصوص را در پشت، تحت بیهوشی موضعی، وارد می کند تا نمونه کوچکی از بافت کلیه را به دست آورد. بیوپسی کلیه می تواند تشخیص بیماری مزمن کلیه را تایید کند.
- بیوپسی مثانه – پزشک یک لوله نازک (سیستوسکوپ) را از طریق مجرای ادرار وارد مثانه می کند. این به پزشک اجازه می دهد تا داخل مثانه را ببیند و ناهنجاری ها را بررسی کند. این روش سیستوسکوپی نامیده می شود. پزشک ممکن است بیوپسی از بافت مثانه را برای بررسی در آزمایشگاه بگیرد.
بسته به علت مشکوک اختلال کلیه، پزشک ممکن است آزمایشهای دیگری را ترتیب دهد.
پیشگیری از بیماری کلیوی

مصرف دارو و تغییر در شیوه زندگی، همراه با ارجاع زودهنگام به متخصص کلیه (نفرولوژیست)، می تواند از نارسایی کلیه جلوگیری کرده یا آن را به تاخیر بیندازد.
انتخاب های سبک زندگی سالم برای حفظ عملکرد خوب کلیه ها عبارتند از:
- مقدار زیادی میوه و سبزیجات از جمله حبوبات (نخود یا لوبیا) و غذاهای حاوی غلات مانند نان، پاستا، رشته فرنگی و برنج مصرف کنید.
- هر هفته گوشت بدون چربی مانند مرغ و ماهی بخورید.
- فقط مقدار کمی غذای شور یا چرب بخورید.
- به جای نوشیدنی های دیگر، مقدار زیادی آب بنوشید. مصرف نوشابه های شیرین را به حداقل برسانید.
- وزن سالم را حفظ کنید.
- تناسب اندام. حداقل 30 دقیقه فعالیت بدنی انجام دهید که ضربان قلب شما را در پنج روز یا بیشتر از هفته افزایش می دهد، از جمله پیاده روی، چمن زنی، دوچرخه سواری، شنا یا ایروبیک ملایم.
- اگر سیگار نمی کشید، شروع نکنید. اگر این کار را کردید، دست از کار بکشید. با Quitline تماس بگیرید یا از پزشک خود برای ترک سیگار کمک بخواهید.
- مصرف الکل خود را محدود کنید.
- فشار خون خود را به طور مرتب چک کنید. داروهای فشار خون تجویز شده توسط پزشک را مصرف کنید و فشار خون خود را در محدوده هدف خود حفظ کنید.
کارهایی را انجام دهید که به شما کمک می کند آرام شوید و سطح استرس خود را کاهش دهید. - طیف وسیعی از داروها برای فشار خون بالا موجود است. داروهای مختلف فشار خون به روشهای متفاوتی عمل میکنند، بنابراین تجویز بیش از یک نوع غیرعادی نیست. دوز ممکن است با توجه به نیاز شما تغییر کند.
عوامل خطر ابتلا به بیماری کلیوی
شما بیشتر در خطر ابتلا به بیماری مزمن کلیه هستید اگر:
- فشار خون بالا دارید
- دیابت دارید
- مشکلات قلبی ایجاد کرده اید (نارسایی قلبی یا حمله قلبی گذشته) یا سکته کرده اید
- چاق هستید (شاخص توده بدنی بیشتر از 30)
- بالای 60 سال سن دارید
- سابقه خانوادگی نارسایی کلیه دارید
- دود
- سابقه آسیب حاد کلیه دارید
- اصالتاً بومی یا جزیره نشین تنگه تورس هستند و 18 سال به بالا دارید.
فشار خون بالا و بیماری کلیوی
فشار خون بالا (فشار خون بالا) افزایش فشار داخل شریان هایی است که خون را از قلب شما به تمام قسمت های بدن شما می رسانند. بدون درمان، فشار خون بالا می تواند به کلیه های شما آسیب برساند.
همچنین فشار خون بالا می تواند در نتیجه بیماری کلیوی یا تنگی شریان کلیوی (تنگی شریان اصلی به یک یا هر دو کلیه) ایجاد شود. کلیه های شما مقدار مایع موجود در رگ های خونی را کنترل می کنند و هورمونی به نام رنین تولید می کنند که به کنترل فشار خون کمک می کند.
دیابت و بیماری کلیوی
حدود 20 تا 30 درصد از افراد مبتلا به دیابت دچار نوعی بیماری کلیوی به نام نفروپاتی دیابتی می شوند. این یک بیماری جدی است و ممکن است سایر عوارض دیابت مانند آسیب عصبی و چشمی و همچنین افزایش خطر بیماری قلبی عروقی (قلبی) را بدتر کند.
نفروپاتی دیابتی علت اصلی نارسایی کلیه است (همچنین به عنوان “بیماری کلیه مرحله پایانی” یا ESKD شناخته می شود.
بیماری های کلیوی و خطرات قلبی عروقی
بیماری قلبی عروقی شایع ترین علت مرگ در افراد مبتلا به بیماری مزمن (مداوم) کلیوی است. در مقایسه با جمعیت عمومی، افراد مبتلا به بیماری مزمن کلیوی دو تا سه برابر بیشتر در معرض مشکلات قلبی عروقی (قلب و عروق خونی) مانند:
- آنژین
- حمله قلبی
- سکته
- نارسایی قلبی.
این افزایش خطر تا حدی ناشی از عوامل مشترک بیماری مزمن کلیوی و بیماری قلبی عروقی مانند فشار خون بالا است. با این حال، محققان در حال کشف هستند که بیماری مزمن کلیه، به خودی خود، یک عامل خطر مهم برای ایجاد بیماری قلبی عروقی است و سابقه بیماری قلبی عروقی یک عامل خطر برای ایجاد بیماری مزمن کلیوی است.
کلیه ها آب و املاح را تنظیم می کنند، مواد زائد خاصی را دفع می کنند و هورمون های مختلفی می سازند. بیماری کلیوی خطر ابتلا به بیماری های قلبی عروقی را به طرق مختلف افزایش می دهد، از جمله:
- فشار خون بالا – کلیه ها با تولید هورمونی به نام رنین به تنظیم فشار خون کمک می کنند. آنها همچنین به تنظیم میزان نمک و مایعات در بدن کمک می کنند
- فشار قلب – نگه داشتن مایع اضافی در بدن به قلب فشار وارد می کند و خطر عوارضی مانند هیپرتروفی بطن چپ (بزرگ شدن اتاقک قلب چپ) را افزایش می دهد که می تواند باعث نارسایی قلبی شود.
- سرخرگ های سفت – کلیه ها هورمونی می سازند که به تنظیم مصرف کلسیم در سراسر بدن کمک می کند. فرد مبتلا به بیماری مزمن کلیوی ممکن است دچار کلسیفیه (سفت) شریان ها و دریچه های قلب شود
- افزایش چربی خون (هیپرلیپیدمی) – برخی از افراد مبتلا به بیماری کلیه سطح کلسترول لیپوپروتئین با چگالی کم (LDL) را افزایش می دهند که ممکن است به دلیل اختلال در سطح هورمون ایجاد شود. سطوح بالای کلسترول LDL یک عامل خطر شناخته شده در ایجاد بیماری های قلبی عروقی است
- لخته شدن خون – خون افراد مبتلا به برخی از انواع بیماری کلیه و کسانی که نارسایی کلیه دارند، مستعد لخته شدن است. لخته (ترومبوز) در داخل رگ خونی ممکن است جریان خون را قطع کند. این امر خطر بسیاری از عوارض از جمله حمله قلبی و سکته را افزایش می دهد. لخته شدن در یکی از شریان های کلیه ممکن است باعث فشار خون بالا شود.
درمان بیماری کلیه

در صورت تشخیص زودهنگام، پیشرفت بیماری کلیه را می توان کاهش داد و گاهی حتی از آن پیشگیری کرد. در مراحل اولیه، تغییر در رژیم غذایی و دارو می تواند به افزایش عمر کلیه ها کمک کند.
اگر عملکرد کلیه به کمتر از 10 درصد کاهش یابد، از دست دادن عملکرد باید با دیالیز یا پیوند کلیه جایگزین شود. دیالیز درمانی برای نارسایی کلیه است که مواد زائد و آب اضافی خون را با فیلتر کردن آن از طریق یک غشای خاص (فیلتر خوب) از خون خارج می کند.
مدیر2024-08-10T16:52:39+03:30آگوست 7, 2024|بدون دیدگاه
مقدمه: کم خونی فقر آهن ناشی از کمبود آهن است که اغلب به دلیل از دست دادن خون یا بارداری رخ می دهد و معمولا با قرص های آهن و با خوردن غذاهای غنی از [...]
مدیر2024-07-24T19:11:44+03:30جولای 20, 2024|بدون دیدگاه
مقدمه: معمولاً سطح قندخون یک فرد ناشتا باید کمتر از 99 میلیگرم در دسیلیتر (mg/dL) باشد. حفظ سطح قندخون در محدودهی ایمن می تواند خطر ابتلا به دیابت و بیماریهای قلبی را کاهش دهد. [...]
مدیر2024-07-24T19:07:06+03:30جولای 17, 2024|بدون دیدگاه
مقدمه: افراد مبتلا به دیابت، باید سطح قند خون یا گلوکز خود را مدیریت کنند. نظارت بر سطح گلوکز، ورزش منظم و پیروی از یک برنامه غذایی با تایید پزشک می تواند به افراد [...]
مدیر2024-07-13T20:13:37+03:30جولای 8, 2024|بدون دیدگاه
مقدمه: آزمایش خون ECL یا Electrochemiluminescence یک روش پیشرفته برای اندازهگیری مقدار دقیق مواد مختلف در خون است. این روش از ترکیب الکتروشیمی و لومینسانس (نورتابی) برای تشخیص و اندازهگیری مقادیر کم مواد استفاده میکند. [...]
مدیر2024-07-07T20:24:32+03:30ژوئن 29, 2024|بدون دیدگاه
مقدمه: آزمایش خون هماتوکریت (HCT) که به عنوان حجم سلول های بسته (PCT) نیز شناخته می شود، میزان خون شما را از گلبول های قرمز تشکیل می دهد. گلبول های قرمز خون، اکسیژن را [...]
مدیر2024-06-22T20:45:52+03:30ژوئن 19, 2024|بدون دیدگاه
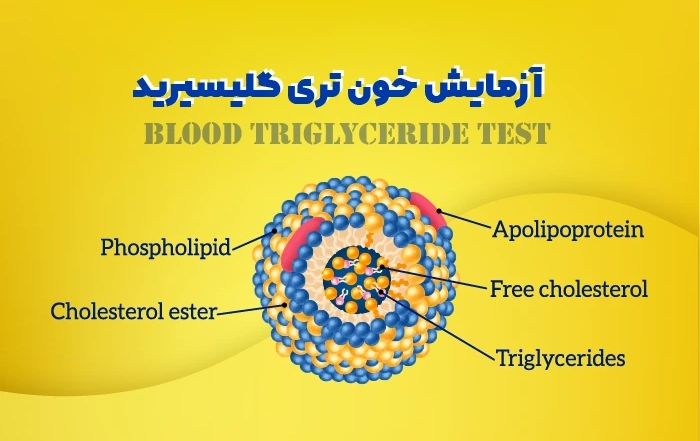
مقدمه: کالری هایی که استفاده نمی کنید به عنوان تری گلیسیرید ذخیره می شوند. سطح بالای تری گلیسیرید ممکن است خطر ابتلا به بیماری های جدی مانند بیماری قلبی و پانکراتیت را افزایش دهد. [...]
مدیر2024-06-19T13:10:29+03:30ژوئن 12, 2024|بدون دیدگاه
مقدمه: آپاندیس اندامی لوله ای شکل به طول 2 تا 4 اینچ است که به روده بزرگ (کولون) متصل است و در قسمت تحتانی حفره شکمی قرار دارد. هیچ آزمایش آپاندیس واحدی وجود ندارد. [...]
مدیر2024-06-19T12:58:46+03:30ژوئن 12, 2024|بدون دیدگاه
مقدمه: شمارش گلبول های سفید و دیفرانسیل گلبول های سفید برای غربالگری یا تشخیص طیف وسیعی از شرایطی که تعداد گلبول های سفید خون (WBCs) را تغییر می دهند، استفاده می شود. اینها شامل [...]
مدیر2024-06-19T13:04:34+03:30ژوئن 5, 2024|بدون دیدگاه
مقدمه: ام اس یا مولتیپل اسکلروزیس (MS) یک بیماری مزمن سیستم عصبی مرکزی است. سیستم ایمنی میلین (که رشته های عصبی را در بر می گیرد)، سلول های سازنده میلین و خود رشته های [...]
مدیر2024-06-01T12:33:57+03:30ژوئن 1, 2024|بدون دیدگاه
مقدمه: بین دیابت نوع 1 و دیابت نوع 2 در علل، شروع علائم و درمان تفاوت هایی وجود دارد. اگر به دیابت نوع 1 یا 2 مبتلا هستید، به این معنی است که به [...]