- آزمایش ژنتیک قبل از بارداری چیست؟
- انواع اختلالات ژنتیکی برای نوزاد
- ارزیابی سوابق خانوادگی
- غربالگری ناقل ژنتیکی
- نتایج غیر طبیعی آزمایش حامل ژنتیکی
- آیا باید قبل از بارداری آزمایش ناقل ژنتیکی انجام داد؟
- برای چه شرایط ژنتیکی قبل از بارداری می توان آزمایش داد؟
- چه زمانی باید آزمایش ژنتیک حامل را انجام داد؟
- اگر برخی از نتایج آزمایش من مثبت شود چه؟
مقدمه: اختلالات ژنتیکی ناشی از ناهنجاری در یک یا چند ژن یا کروموزوم است. برخی از اختلالات ژنتیکی ارثی و برخی دیگر خودبخودی هستند. اختلالات ژنتیکی ارثی از نسلی به نسل دیگر منتقل می شود و اختلالات ژنتیکی خود به خودی از نسلی به نسل دیگر منتقل نمیشوند، اما زمانی رخ میدهند که مواد ژنتیکی در اسپرم پدر یا سلولهای تخمک مادر یا سلولهای جنین در حال رشد به طور تصادفی یا توسط داروها، مواد شیمیایی یا سایر مواد آسیبرسان مانند تشعشعات آسیب ببیند. قبل از بارداری، والدین آینده نگر باید با متخصص مراقبت های بهداشتی خود در مورد خطر بچه دار شدن با یک اختلال ژنتیکی صحبت کنند. عوامل خطر شامل سن بالاتر در زن یا مرد، سابقه خانوادگی ناهنجاری های ژنتیکی، ناهنجاری کروموزومی در یکی از والدین، سقط جنین یا مرده زایی قبلی، یا نوزاد قبلی با نقص مادرزادی است. آزمایش اختلالات ژنتیکی برای همه زنان ارائه می شود، اما در صورتی که خطر ابتلا زوجین بالاتر از حد متوسط باشد، بسیار مهم است. در این مطلب می خواهیم به طور کامل به بررسی آزمایش ژنتیک قبل از بارداری بپردازیم.
والدینی که به بچه دار شدن فکر می کنند باید با پزشک در مورد خطرات ناهنجاری های ژنتیکی صحبت کنند (مشاوره ژنتیک قبل از تولد). والدین آینده نگر می توانند سابقه خانوادگی و سایر سوابق پزشکی خود را با پزشک یا یک مشاور ژنتیک بررسی کنند تا تعیین کنند که آیا خطر تولد نوزادی با ناهنجاری ژنتیکی ارثی بالاتر از حد متوسط است یا خیر. در این صورت، آزمایشهایی برای ارزیابی دقیقتر این خطرات (غربالگری ناقل ژنتیکی) انجام میشود. اگر آزمایشهای غربالگری ژنتیکی نشان دهد که والدین احتمالی دارای ناهنجاری ژنتیکی هستند، زوج و پزشک میتوانند در مورد گزینههای جلوگیری از انتقال این ناهنجاری به کودک صحبت کنند.
صحبت با یک پزشک قبل از باردار شدن نیز فرصتی برای یادگیری راه های جلوگیری از سایر انواع نقایص مادرزادی است. به عنوان مثال، زنان میتوانند از مکملهای اسید فولیک برای کمک به پیشگیری از نقایص مادرزادی مغز یا نخاع مانند اسپینا بیفیدا (نقص لوله عصبی) استفاده کنند و از قرار گرفتن در معرض داروها، مواد و تشعشعات سمی خودداری کنند.
آزمایش ژنتیک قبل از بارداری چیست؟
دبرا کیگان، پزشک متخصص زنان و زایمان میگوید: «آزمایش ژنتیک برای تنظیم خانواده بسیار مفید است، بهویژه در مواردی که جهشهای ژنتیکی را که نمیدانستید وجود دارند، شناسایی کنید.
آزمایش ژنتیک، که به عنوان غربالگری حامل نیز شناخته می شود، آزمایشی است که می تواند مشخص کند که آیا فرد حامل ژنی برای اختلالات ژنتیکی خاص است یا خیر.
دو نوع غربالگری حامل وجود دارد:
- هدفمند
- گسترده
غربالگری ناقل هدفمند شامل آزمایش اختلالات ژنتیکی بر اساس سابقه خانوادگی یا قومیت فرد است. در این مورد، نمونههای خون، بزاق یا بافت برای بررسی شرایط خاصی که ممکن است در خانواده فرد وجود داشته باشد، گرفته میشود. غربالگری ناقل گسترده شامل آزمایش برای چندین اختلال ژنتیکی بدون توجه به قومیت یا سابقه خانوادگی است.
پزشکان ممکن است از پانل غربالگری خود استفاده کنند، که اغلب شامل شدیدترین اختلالاتی است که مردم می خواهند از آن آگاه باشند. غربالگری گسترده نیز با استفاده از آزمایش خون یا بزاق ساده انجام می شود، اما توانایی شناسایی صدها اختلال مختلف را دارد.
پس از دریافت نتایج، افراد متوجه خواهند شد که آیا حامل یک ژن غیر طبیعی برای یک اختلال یا شرایط خاص هستند یا خیر. نوزادان دو نسخه از هر ژن را دریافت می کنند و اگر هر دو نسخه برای شرایط خاص به درستی کار نکنند، نوزاد این بیماری را به ارث می برد. به همین دلیل است که والدین میتوانند ناقل یک اختلال باشند بدون اینکه خودشان واقعاً این اختلال را داشته باشند. اگر یکی از والدین آزمایش شود و به عنوان ناقل بیماری شناخته شود، دیگری آزمایش می شود تا ببینند آیا او نیز ناقل هست یا خیر. بررسی نتایج با پزشک میتواند به شما کمک کند تا بهترین گامها در تلاش برای باردار شدن را تعیین کنید.
در رابطه با آزمایش بارداری بیشتر بخوانید.
انواع اختلالات ژنتیکی برای نوزاد

قبل از هر چیز بهتر است در رابطه با اختلالات ژنتیکی قابل تشخیص توسط آزمایش ژنتیک قبل از بارداری بیشتر بدانید. تمام سلول های بدن انسان حاوی دی اکسی ریبونوکلئیک اسید (DNA) هستند. ژنها بخشهایی از DNA هستند که حاوی کد پروتئین خاصی هستند که در یک یا چند نوع سلول در بدن عمل میکند یا کد نوع دیگری از مولکول به نام اسید ریبونوکلئیک (RNA) را در بر میگیرد. کروموزوم ها ساختارهای درون سلولی هستند که حاوی ژن های فرد هستند.
اختلالات ژنتیکی می تواند ناشی از ناهنجاری در یک ژن، چندین ژن، یا بخشی یا تمام کروموزوم باشد. درصد زیر از همه نوزادان دارای یک ناهنجاری هستند:
- 0.5 درصد دارای اختلال کروموزومی هستند.
- 1 درصد اختلال تک ژنی دارند.
- 1 درصد دارای اختلال ناشی از نقص در چندین ژن هستند.
همه حاملگی ها با خطر ناهنجاری های ژنتیکی همراه هستند. برخی شرایط در والدین خطر را افزایش می دهد، مانند سن بالا.
ناهنجاری های کروموزومی
ناهنجاری های کروموزومی، که بسیاری از آنها شامل تعداد غیرطبیعی کروموزوم یا ناهنجاری در ساختار کروموزوم است، در حدود 1 از 200 تولد زنده در ایالات متحده رخ می دهد. ناهنجاریهای کروموزومی ممکن است برای جنین کشنده باشد و معمولاً در زمانی که بارداری به سقط جنین یا مردهزایی ختم میشود، در جنین دیده میشود. سندرم داون (تریزومی 21) شایع ترین ناهنجاری کروموزومی در نوزادانی است که زنده متولد می شوند.
عوامل متعددی خطر تولد نوزاد با ناهنجاری های کروموزومی را افزایش می دهد:
- سن مادر: خطر تولد نوزاد مبتلا به سندرم داون با افزایش سن مادر افزایش مییابد بخصوص بعد از 35 سالگی. احتمال تولد نوزاد مبتلا به سندرم داون قبل از 35 سالگی حدود 1 در 590 و در 35 سالگی یا بعد از آن 1 در 100 است.
- سن پدر: اگر مردی بیش از 50 سال سن داشته باشد، ممکن است خطر ابتلا به برخی از انواع ناهنجاری های ژنتیکی جنین افزایش یابد.
- سابقه خانوادگی: داشتن سابقه خانوادگی خطر ناهنجاری های کروموزومی را افزایش می دهد. اگر زوجی یک نوزاد با شایع ترین شکل سندرم داون داشته باشد، خطر بارداری در آینده افزایش می یابد.
- نقص مادرزادی در نوزاد قبلی: داشتن نوزادی با نقص مادرزادی یا نوزاد مرده – حتی زمانی که مشخص نیست که نوزاد ناهنجاری کروموزومی داشته است یا خیر – خطر تولد نوزاد با ناهنجاری های کروموزومی را افزایش می دهد. حدود 15 درصد از نوزادانی که با نقص مادرزادی متولد می شوند و حدود 8 تا 16 درصد از نوزادان مرده دارای ناهنجاری کروموزومی هستند.
- سقط های جنین قبلی: ناهنجاری های کروموزومی تخمین زده می شود که علت 50 تا 80 درصد تمام سقط های جنین در سه ماهه اول باشد. این سقط ها معمولاً به دلیل ناهنجاری های ژنتیکی خودبه خودی است. اگر زنی 2 یا بیشتر سقط داشته باشد، کروموزومهای والدین باید قبل از تلاش برای بچهدار شدن از نظر ناهنجاریهای عددی یا ساختاری بررسی شوند.
- ناهنجاری کروموزومی در والدین: به ندرت، والدین دارای ناهنجاری های کروموزومی ساختاری هستند که خطر تولد نوزاد با ناهنجاری مشابه را افزایش می دهد. یک ناهنجاری کروموزومی در یک یا هر دو والدین خطر را افزایش می دهد، حتی اگر والدین مبتلا سالم باشند و هیچ نشانه فیزیکی از این ناهنجاری نداشته باشند.
برخی از ناهنجاری های کروموزومی تنها با آزمایش های تخصصی قابل تشخیص هستند. بیشتر این ناهنجاریها برای مشاهده با میکروسکوپ بسیار کوچک هستند، بنابراین گاهی اوقات آنها را ناهنجاریهای زیر میکروسکوپی مینامند. به عنوان مثال، ممکن است قسمت بسیار کوچکی از کروموزوم از بین رفته باشد (که به آن ریزحذف گفته می شود)، یا یک کروموزوم ممکن است قسمت اضافی بسیار کوچکی داشته باشد (به نام میکرودوپلیکاسیون). تقریباً 6 درصد از کودکان دارای نقص های مادرزادی دارای این نوع ناهنجاری های زیر میکروسکوپی هستند. تست هایی به نام تست ریزآرایه کروموزومی می توانند آن ها را تشخیص دهند. پزشکان ممکن است قبل از تولد در شرایط خاصی آزمایش ریزآرایه را پیشنهاد دهند – به عنوان مثال، زمانی که مشکوک به نقص مادرزادی در جنین باشد.
اختلالات تک ژنی
در اختلالات تک ژنی، تنها یک جفت ژن درگیر است. یک ژن ممکن است دارای یک جهش باشد که در عملکرد طبیعی آن اختلال ایجاد می کند و می تواند منجر به بیماری یا نقص مادرزادی شود. خطر چنین اختلالاتی بستگی به این دارد که آیا این اختلال زمانی ایجاد می شود که تنها یک ژن در جفت دارای جهش باشد (این گونه ژن ها غالب هستند) یا زمانی که هر دو ژن باید دارای جهش باشند (این گونه ژن ها مغلوب هستند).
خطر همچنین به این بستگی دارد که آیا ژن در کروموزوم X قرار دارد یا خیر. 23 جفت کروموزوم وجود دارد. یک جفت کروموزوم X و Y (کروموزوم های جنسی) جنسیت را تعیین می کند. بقیه کروموزوم ها را کروموزوم اتوزومی می نامند. زنان دارای دو کروموزوم X و مردان دارای یک کروموزوم X و یک کروموزوم Y هستند. اگر ژن غیرطبیعی روی کروموزوم X قرار داشته باشد، اختلالی که ایجاد می کند، اختلال مرتبط با X (مرتبط با جنسیت) نامیده می شود.
اگر پسران یک ژن غیرطبیعی را برای یک اختلال مرتبط با X (روی کروموزوم X) به ارث ببرند، حتی اگر ژن مغلوب باشد، به این اختلال مبتلا می شوند، زیرا آنها فقط یک کروموزوم X دارند که دارای یک ژن غیر طبیعی است. اگر جنین پسر یک ژن غالب مرتبط با X را به ارث ببرد، حاملگی معمولاً به سقط جنین ختم می شود.
با این حال، اگر این ژن مغلوب باشد، دختران باید دو ژن غیر طبیعی را به ارث ببرند تا به یک اختلال مرتبط با X مبتلا شوند. اگر ژن غیر طبیعی غالب باشد، تنها یک ژن غیر طبیعی برای ایجاد اختلال لازم است.
اگر مادر و پدر با هم فامیل باشند، به احتمال زیاد جهش مشابهی در یک یا چند ژن که باعث اختلالات اتوزومال مغلوب می شوند، دارند. بنابراین، خطر چنین اختلالاتی افزایش می یابد.
نقص تیوب عصبی
نقص تیوب عصبی نقص مادرزادی مغز یا نخاع است. (مغز و نخاع از بخشی از جنین به نام تیوب عصبی رشد می کنند). به عنوان مثال می توان به اسپینا بیفیدا (که در آن ستون فقرات به طور کامل بسته نمی شود، گاهی اوقات نخاع را آشکار می کند) و آنسفالی (که در آن بخشی از مغز و جمجمه وجود ندارد) اشاره کرد. برای اکثر این نقایص، علت ترکیبی از ژن های غیر طبیعی و عوامل دیگر است. عوامل دیگر عبارتند از:
- سابقه خانوادگی: خطر داشتن نوزادی با نقص لوله عصبی با داشتن سابقه خانوادگی چنین نقصی افزایش می یابد. اگر یکی از والدین بالقوه یک نوزاد قبلی مبتلا به اسپینا بیفیدا یا آنسفالی داشته باشد، خطر تولد نوزاد دیگری با یکی از این نقایص بیشتر است. اگر یکی از والدین دو فرزند با یکی از این نقص ها داشته باشد، این خطر حتی بیشتر می شود.
- کمبود فولات: همچنین ممکن است با رژیم غذایی کم فولات خطر افزایش یابد. مکمل های اسید فولیک (فولات) به جلوگیری از نقص تیوب عصبی کمک می کند. بنابراین، مصرف مکمل های اسید فولیک روزانه به طور معمول برای زنان باردار یا زنانی که قصد باردار شدن دارند توصیه می شود. فولات معمولاً در ویتامین های دوران بارداری وجود دارد.
چند نقص لوله عصبی ناشی از ناهنجاری های ارثی در یک ژن، ناهنجاری های کروموزومی، یا قرار گرفتن در معرض برخی داروها یا مواد شیمیایی است.
مشاوره در مورد تشخیص قبل از تولد با آمنیوسنتز و سونوگرافی برای زنانی توصیه می شود که حداقل 1 درصد خطر تولد نوزاد با نقص تیوب عصبی را دارند.
ناهنجاری های ناشی از چندین عامل
برخی از نقایص مادرزادی، مانند شکاف لب، ناشی از ناهنجاری در یک یا چند ژن به علاوه قرار گرفتن در معرض برخی عوامل دیگر، از جمله مواد موجود در محیط است. ژن غیرطبیعی احتمال ابتلای جنین به نقص مادرزادی را بیشتر میکند، اما این نقص مادرزادی معمولاً ایجاد نمیشود مگر اینکه جنین در معرض مواد خاصی مانند برخی داروهای غیرقانونی یا الکل قرار گیرد. بسیاری از نقایص رایج مادرزادی، مانند ناهنجاری های قلبی، از این طریق به ارث می رسند.
ارزیابی سوابق خانوادگی
برای آزمایش ژنتیک قبل از بارداری ارزیابی سوابق خانوادگی بسیار مهم است. هر پدر و مادر می تواند درخواست غربالگری ژنتیکی کند، اما غربالگری به ویژه زمانی توصیه می شود که
- یک یا هر دو طرف می دانند که یک ناهنجاری ژنتیکی دارند.
- اعضای خانواده یک ناهنجاری ژنتیکی دارند.
- والدین دارای اجداد نژادی یا قومی با افزایش خطر ابتلا به برخی اختلالات هستند.
از آنجایی که قومیت یا نژاد والدین اغلب پیچیده است و به خوبی تعریف نشده است و از آنجایی که آزمایش های ژنتیکی قبل از تولد بسیار ارزان تر و سریع تر می شود، برخی از پزشکان شروع به غربالگری همه والدین بدون توجه به قومیت می کنند.
برخی از اختلالات ژنتیکی ارثی نیستند و بنابراین با غربالگری والدین قابل شناسایی نیستند.
پزشکان برای تعیین اینکه آیا یک زوج در معرض خطر ابتلا به یک کودک مبتلا به اختلال ژنتیکی هستند یا خیر، از زوجین در مورد موارد زیر سوال می کنند:
- اختلالاتی که اعضای خانواده داشته اند
- علت مرگ در اعضای خانواده
- سلامتی همه اقوام درجه یک زنده (پدر و مادر، خواهر و برادر و فرزندان) و اقوام درجه دو (خاله، دایی و پدربزرگ و مادربزرگ)
- سقط جنین، نوزادان مرده، یا نوزادانی که بلافاصله پس از تولد در زوج یا اعضای خانواده فوت کرده اند.
- نوزادان دارای نقص مادرزادی که از زوجین یا اعضای خانواده به دنیا می آیند
- والدینی که خویشاوندی نزدیک تری با یکدیگر دارند (که خطر ابتلا به همان ژن غیر طبیعی را افزایش می دهد)
- پیشینه قومی یا نژادی (گروه های خاصی در معرض خطر بیشتر اختلالات خاص هستند)
معمولاً اطلاعات مربوط به سه نسل مورد نیاز است. اگر سابقه خانوادگی پیچیده باشد، ممکن است اطلاعاتی در مورد بستگان دورتر مورد نیاز باشد. گاهی پزشکان سوابق پزشکی بستگانی را که ممکن است اختلال ژنتیکی داشته اند بررسی کنند.
غربالگری ناقل ژنتیکی
ناقلین افرادی هستند که دارای یک ژن غیرطبیعی برای یک اختلال هستند اما هیچ علامت یا شواهد قابل مشاهده ای از این اختلال ندارند.
در ناقلین، ژن غیرطبیعی معمولاً مغلوب است – یعنی دو نسخه از ژن برای ایجاد اختلال لازم است. چنین ناقلانی یک ژن طبیعی و یک ژن غیرطبیعی برای این اختلال دارند.
به طور سنتی، آزمایشهای غربالگری برای والدینی که در معرض خطر ناقلان بدون علامت برخی اختلالات هستند، مانند کم خونی سلول داسی شکل، تالاسمیها، بیماری تای ساکس و فیبروز کیستیک ارائه میشود. برخی از پزشکان شروع به غربالگری همه والدین بدون توجه به خطر می کنند (که غربالگری حامل جهانی نامیده می شود).
در رابطه با آزمایش کم خونی بیشتر بخوانید.
غربالگری حامل معمولاً شامل تجزیه و تحلیل DNA از نمونه خون است. اما گاهی نمونه ای از سلول ها از داخل گونه آنالیز می شود. افراد نمونه را با چرخاندن یک مایع مخصوص در دهان، سپس تف کردن آن در ظرف نمونه، یا با مالیدن یک سواب پنبه ای در داخل گونه تهیه می کنند.
در رابطه با آزمایش خون بیشتر بخوانید.
در حالت ایده آل، غربالگری حامل قبل از باردار شدن یک زن انجام می شود. اگر بعداً انجام شود و نشان دهد که هر دو طرف یک ژن مغلوب برای یک اختلال دارند، ممکن است تصمیم بگیرند که آزمایش تشخیصی قبل از تولد انجام دهند. یعنی ممکن است جنین قبل از تولد برای این اختلال آزمایش شود.
نتایج غیر طبیعی آزمایش حامل ژنتیکی

اگر آزمایش های غربالگری ژنتیکی که برای آزمایش ژنتیک قبل از بارداری انجام می شود، خطر بالای انتقال یک ناهنجاری ژنتیکی جدی را نشان دهد، زوج می توانند موارد زیر را در نظر بگیرند:
- استفاده از اسپرم مرد دیگر در صورتی که مرد دارای ژن غیر طبیعی باشد
- استفاده از تخمک زن دیگر در صورتی که زن دارای ژن غیر طبیعی باشد
- انجام آزمایش های تشخیصی قبل از تولد برای انجام آزمایش ژنتیکی جنین در دوران بارداری
- انتخاب برای باردار نشدن
در طول فرآیند باردار شدن یا در دوران بارداری، چندین گزینه برای آزمایش مستقیم جنین از نظر ناهنجاری های ژنتیکی وجود دارد. گزینه ها عبارتند از:
- تشخیص ژنتیکی قبل از لانه گزینی: چند سلول از جنین خارج می شود و قبل از انتقال جنین به رحم زن آزمایش می شود، این تنها در صورتی امکان پذیر است که زن با استفاده از لقاح آزمایشگاهی (لوله آزمایش) باردار شود
- نمونه برداری از پرزهای کوریونی: نمونه ای از پرزهای کوریونیک (بخشی از جفت) برداشته شده و مورد آزمایش قرار می گیرد، این آزمایش معمولاً بین هفته های 10 تا 13 بارداری انجام می شود.
- آمنیوسنتز: نمونه ای از مایعی که جنین را احاطه کرده است (مایع آمنیوتیک) برداشته و آنالیز می شود، این آزمایش معمولاً در هفته 15 بارداری یا بعد از آن انجام می شود.
اگر یک ناهنجاری تشخیص داده شود، پزشک توضیح می دهد که چه اتفاقی ممکن است برای جنینی با آن ناهنجاری ژنتیکی خاص یا نقص مادرزادی بیفتد. گاهی اوقات والدین به متخصص ژنتیک ارجاع داده می شوند تا در مورد مسائل صحبت کنند. در برخی موارد، این ناهنجاری قابل درمان است. در موارد دیگر، این احتمال وجود دارد که جنین قبل از تولد بمیرد یا پس از تولد امید به زندگی محدودی داشته باشد. برای برخی از ناهنجاری ها، کودک ممکن است ناتوانی ذهنی، ناتوانی جسمی یا سایر مشکلات پزشکی داشته باشد.
پزشکان گزینه ها را توضیح خواهند داد و والدین می توانند تصمیم بگیرند که بارداری را ادامه دهند یا ختم بارداری را انجام دهند. پزشکان ممکن است به زن توصیه کنند که در بیمارستانی که خدمات گسترده تری برای نوزادان و کودکان مبتلا به مشکلات پزشکی ارائه می دهد، مراقبت های دوران بارداری را دریافت کند.
والدین باید برای جذب اطلاعات وقت بگذارند و هر سوالی دارند بپرسند.
آیا باید قبل از بارداری آزمایش ناقل ژنتیکی انجام داد؟
کالج آمریکایی متخصصین زنان و زایمان (ACOG) غربالگری حامل را برای افرادی که قصد بارداری دارند یا در حال حاضر باردار هستند توصیه می کند. در حالت ایده آل، آزمایش باید قبل از بارداری انجام شود تا والدین از خطر انتقال بیماری های ژنتیکی به فرزندان خود آگاه باشند. اگرچه آزمایش ژنتیکی نمی تواند همه مسائل احتمالی را شناسایی کند، اما هدف این است که اطلاعات کافی برای تصمیم گیری در مورد بارداری یا مدیریت بارداری به افراد ارائه شود.
آلن مارتینز، پزشک متخصص زنان و زایمان و متخصص غدد درون ریز و ناباروری در مرکز علوم تولید مثل نیوجرسی، می گوید: افراد حق دارند با پزشک خود ملاقات کنند و گزینه های خود را قبل از تصمیم گیری برای انجام آزمایشات ژنتیکی بررسی کنند. او توضیح می دهد: «برخی از بیماران ممکن است باور نداشته باشند که این برای آنها مناسب است و ممکن است اطلاعات را نخواهند. اگرچه آزمایش ژنتیکی ممکن است پیشنهاد یا توصیه شود، بیماران حق دارند هر اتفاقی را که پیش میآید به شانس واگذار کنند.»
برای چه شرایط ژنتیکی قبل از بارداری می توان آزمایش داد؟

دکتر کیگان می گوید: «ما اکنون می توانیم بیش از 500 نوع مختلف [اختلال] را بسته به شرکت یا آزمایشی که استفاده می کنید، بررسی کنیم. این به ما این فرصت را می دهد تا از طریق فناوری موجود و یک آزمایش خون ساده از انتقال اختلالات ژنتیکی ارثی جلوگیری کنیم.
ACOG توصیه میکند در هنگام تصمیمگیری که شامل جهشها شود، علاوه بر شایعترین شرایط ژنتیکی، سابقه خانوادگی و قومیت را نیز در نظر بگیرید. والدین همچنین ممکن است از مشاوره ژنتیک بهره مند شوند، این خدماتی است که به افراد کمک می کند نتایج آزمایشات خود را درک کنند و در طول فرآیند تصمیمات آگاهانه بگیرند.
در اینجا برخی از شایع ترین شرایط شناسایی شده از طریق غربالگری ناقل ژنتیکی آورده شده است:
فیبروز کیستیک
در حال حاضر تقریباً 40000 کودک و بزرگسال در ایالات متحده با فیبروز کیستیک زندگی می کنند. فیبروز کیستیک بیماری است که ریه ها، پانکراس و سایر اندام ها را درگیر می کند. افرادی که فیبروز کیستیک دارند در تنفس مشکل دارند. جهش درگیر با فیبروز کیستیک باعث می شود که یک پروتئین به درستی عمل نکند، که سپس باعث تجمع مخاط در چندین اندام در سراسر بدن می شود.
در رابطه با سرطان پانکراس بیشتر بخوانید.
سندرم X شکننده
از هر 7000 مرد، 1 نفر و از هر 11000 زن، 1 نفر به سندرم X شکننده، شایع ترین علت ناتوانی ذهنی ارثی، مبتلا هستند. X شکننده با ضریب هوشی پایین تر از متوسط، تاخیر در رشد و سایر بیماری های همزمان از جمله تشنج، اوتیسم، بیش فعالی، مشکلات توجه و موارد دیگر مرتبط است.
آتروفی عضلانی نخاعی (SMA)
از هر 6000 نوزاد، یک نوزاد با آتروفی عضلانی نخاعی یا SMA به دنیا میآید، که گروهی از اختلالات ژنتیکی است که باعث ضعیف شدن عضلات میشود. علائم ممکن است متفاوت باشد، اما افراد مبتلا به SMA ممکن است به فیزیوتراپی و کاردرمانی، وسایل پشتیبانی مانند ویلچر یا کمک در تنفس نیاز داشته باشند. علائم معمولاً با گذشت زمان بدتر می شوند و هیچ درمانی وجود ندارد.
بیماری تای ساکس
اگرچه هرکسی می تواند ناقل باشد، بیماری تای ساکس برای افراد با اصل و نسب یهودی اشکنازی شایع تر است، زیرا از هر 27 عضو جمعیت، یک نفر ناقل این بیماری است. علائم ممکن است شامل ناشنوایی، کوری، تشنج، کاهش تون عضلانی، زوال عقل و غیره باشد.
بیماری سلول داسیشکل
تخمین زده می شود که تقریباً 100000 نفر در ایالات متحده به بیماری سلول داسی شکل مبتلا هستند. این عارضه ارثی در سیاهپوستان یا آفریقاییآمریکاییها شایعتر است، اما میتواند بر هر نژادی تأثیر بگذارد. بیماری سلول داسی شکل شامل گروهی از اختلالات گلبول قرمز است که می تواند باعث سندرم حاد قفسه سینه، کم خونی، لخته شدن خون یا عفونت شود.
چه زمانی باید آزمایش ژنتیک حامل را انجام داد؟

سوال اینجاست که آزمایش ژنتیک حامل به عنوان آزمایش ژنتیک قبل از بارداری چه زمانی باید انجام شود؟ کسانی که به تلاش برای باردار شدن فکر می کنند، در حال حاضر باردار هستند یا مشکلاتی را برای باردار شدن تجربه کرده اند، باید از پزشک خود در مورد آزمایش ناقل ژنتیکی بپرسند. همچنین اگر فرد بیش از یک سقط جنین، بارداری قبلی یا کودکی با بیماری ارثی یا از دست دادن نوزاد قبل از یک سالگی داشته باشد، پزشکان ممکن است آزمایش را توصیه کنند.
اگر سابقه خانوادگی برخی از مشکلات سلامتی دارید، آزمایش ناقل ژنتیکی ممکن است به شما کمک کند تا خطرات احتمالی مربوط به انتقال یک بیماری خاص به کودک را شناسایی کنید.
دکتر مارتینز میگوید: «فقط به این دلیل که یک زوج فرزندان سالمی دارند، به این معنا نیست که آنها نباید در آینده آزمایش ژنتیک را انتخاب کنند».
اگر برخی از نتایج آزمایش من مثبت شود چه؟
اگر نتایج آزمایش برای برخی شرایط ژنتیکی مثبت باشد، والدین می توانند نتایج را با پزشک خود تجزیه و تحلیل کنند و خطرات انتقال آنها را شناسایی کنند. مشاوران ژنتیک همچنین می توانند نتایج را با افراد بررسی کنند و در صورت لزوم به آنها در کشف گزینه هایشان کمک کنند. سپس افراد می توانند تصمیم بگیرند که آیا مایلند تحت فرآیند لقاح آزمایشگاهی (IVF) قرار گیرند تا مطمئن شوند که برخی از شرایط ارثی به فرزندانشان منتقل نمی شود یا خیر.
اگر والدین تصمیم به انجام IVF داشته باشند، می توانند آزمایش ژنتیکی قبل از کاشت (PGT) را انجام دهند. دکتر کیگان توضیح میدهد: «آزمایش بر روی سلولهایی که از جنین ها برداشته میشوند اعمال میشود. با پلتفرمهای ژنتیکی مختلف، آنها میتوانند به ما بگویند که وضعیت جنین چگونه است. سپس بیمار میتواند تحت انتقال جنین از جنین اهداکننده بالقوه یا سالم قرار گیرد.» این تضمین می کند که جنین حامل شرایط ژنتیکی ناخواسته نیست.
برای برخی از والدین میتوان از گامت اهداکننده (تخمک یا سلول اسپرم) در صورتی که نتایج آزمایش و انتخاب شخصی آن را گزینه مناسبی بداند، استفاده کرد. دکتر مارتینز میگوید: «بیماران از قبل اطلاعات ژنتیکی گامت را در هنگام خرید خواهند داشت تا مطمئن شوند که برای هر گونه جهش منفی هستند.
مدیر2024-08-10T16:52:39+03:30آگوست 7, 2024|بدون دیدگاه
مقدمه: کم خونی فقر آهن ناشی از کمبود آهن است که اغلب به دلیل از دست دادن خون یا بارداری رخ می دهد و معمولا با قرص های آهن و با خوردن غذاهای غنی از [...]
مدیر2024-07-24T19:11:44+03:30جولای 20, 2024|بدون دیدگاه
مقدمه: معمولاً سطح قندخون یک فرد ناشتا باید کمتر از 99 میلیگرم در دسیلیتر (mg/dL) باشد. حفظ سطح قندخون در محدودهی ایمن می تواند خطر ابتلا به دیابت و بیماریهای قلبی را کاهش دهد. [...]
مدیر2024-07-24T19:07:06+03:30جولای 17, 2024|بدون دیدگاه
مقدمه: افراد مبتلا به دیابت، باید سطح قند خون یا گلوکز خود را مدیریت کنند. نظارت بر سطح گلوکز، ورزش منظم و پیروی از یک برنامه غذایی با تایید پزشک می تواند به افراد [...]
مدیر2024-07-13T20:13:37+03:30جولای 8, 2024|بدون دیدگاه
مقدمه: آزمایش خون ECL یا Electrochemiluminescence یک روش پیشرفته برای اندازهگیری مقدار دقیق مواد مختلف در خون است. این روش از ترکیب الکتروشیمی و لومینسانس (نورتابی) برای تشخیص و اندازهگیری مقادیر کم مواد استفاده میکند. [...]
مدیر2024-07-07T20:24:32+03:30ژوئن 29, 2024|بدون دیدگاه
مقدمه: آزمایش خون هماتوکریت (HCT) که به عنوان حجم سلول های بسته (PCT) نیز شناخته می شود، میزان خون شما را از گلبول های قرمز تشکیل می دهد. گلبول های قرمز خون، اکسیژن را [...]
مدیر2024-06-22T20:45:52+03:30ژوئن 19, 2024|بدون دیدگاه
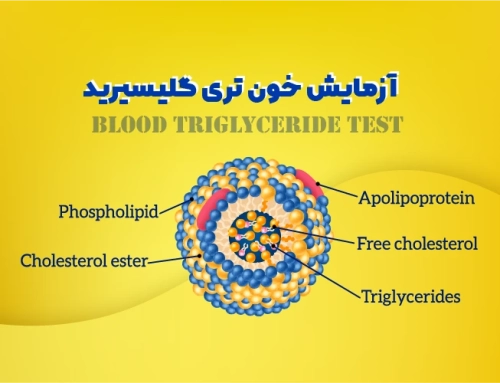
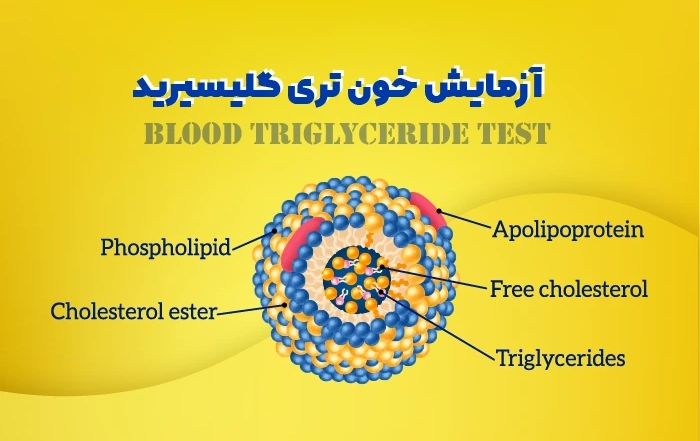
مقدمه: کالری هایی که استفاده نمی کنید به عنوان تری گلیسیرید ذخیره می شوند. سطح بالای تری گلیسیرید ممکن است خطر ابتلا به بیماری های جدی مانند بیماری قلبی و پانکراتیت را افزایش دهد. [...]
مدیر2024-06-19T13:10:29+03:30ژوئن 12, 2024|بدون دیدگاه
مقدمه: آپاندیس اندامی لوله ای شکل به طول 2 تا 4 اینچ است که به روده بزرگ (کولون) متصل است و در قسمت تحتانی حفره شکمی قرار دارد. هیچ آزمایش آپاندیس واحدی وجود ندارد. [...]
مدیر2024-06-19T12:58:46+03:30ژوئن 12, 2024|بدون دیدگاه
مقدمه: شمارش گلبول های سفید و دیفرانسیل گلبول های سفید برای غربالگری یا تشخیص طیف وسیعی از شرایطی که تعداد گلبول های سفید خون (WBCs) را تغییر می دهند، استفاده می شود. اینها شامل [...]
مدیر2024-06-19T13:04:34+03:30ژوئن 5, 2024|بدون دیدگاه
مقدمه: ام اس یا مولتیپل اسکلروزیس (MS) یک بیماری مزمن سیستم عصبی مرکزی است. سیستم ایمنی میلین (که رشته های عصبی را در بر می گیرد)، سلول های سازنده میلین و خود رشته های [...]
مدیر2024-06-01T12:33:57+03:30ژوئن 1, 2024|بدون دیدگاه
مقدمه: بین دیابت نوع 1 و دیابت نوع 2 در علل، شروع علائم و درمان تفاوت هایی وجود دارد. اگر به دیابت نوع 1 یا 2 مبتلا هستید، به این معنی است که به [...]